Les tests conventionnels
La sécheresse oculaire est une pathologie multifactorielle et son diagnostic peut comprendre différents examens, dont les tests conventionnels suivants :

Le questionnaire
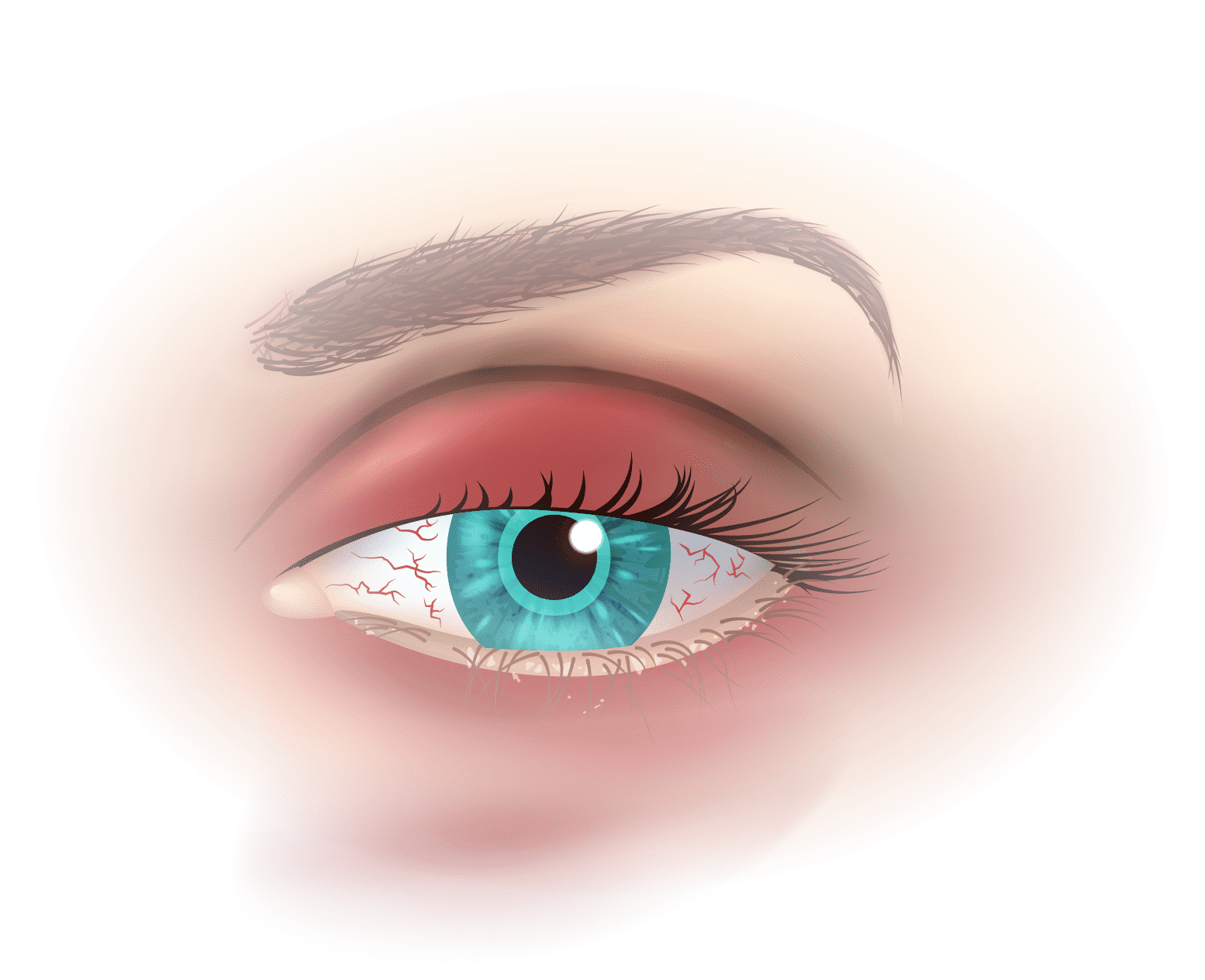
Analyse clinique

Test de Schirmer

BUT (Break-Up Time)

Le questionnaire
De nombreux questionnaires existent pour évaluer la sévérité de la sécheresse oculaire et l’impact sur la qualité de vie du patient : DEQ-5 (Dry Eye Questionnaire), OSDI (Ocular Surface Disease Index), SPEED (Standard Patient Evaluation of Eye Dryness), etc.
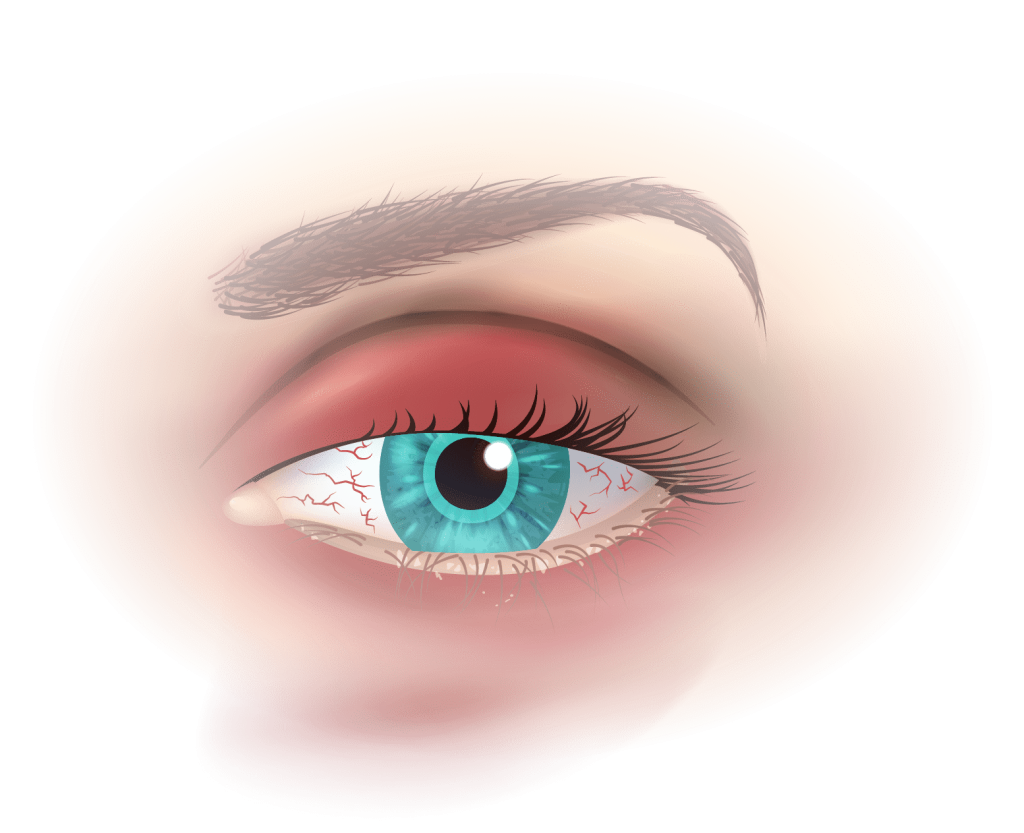
Analyse clinique
Il est important d’étudier l’aspect de la peau (rosacée, eczéma, psoriasis, dermite séborrhéique), l’anatomie des paupières, l’aspect des cils, la fréquence du clignement, etc.
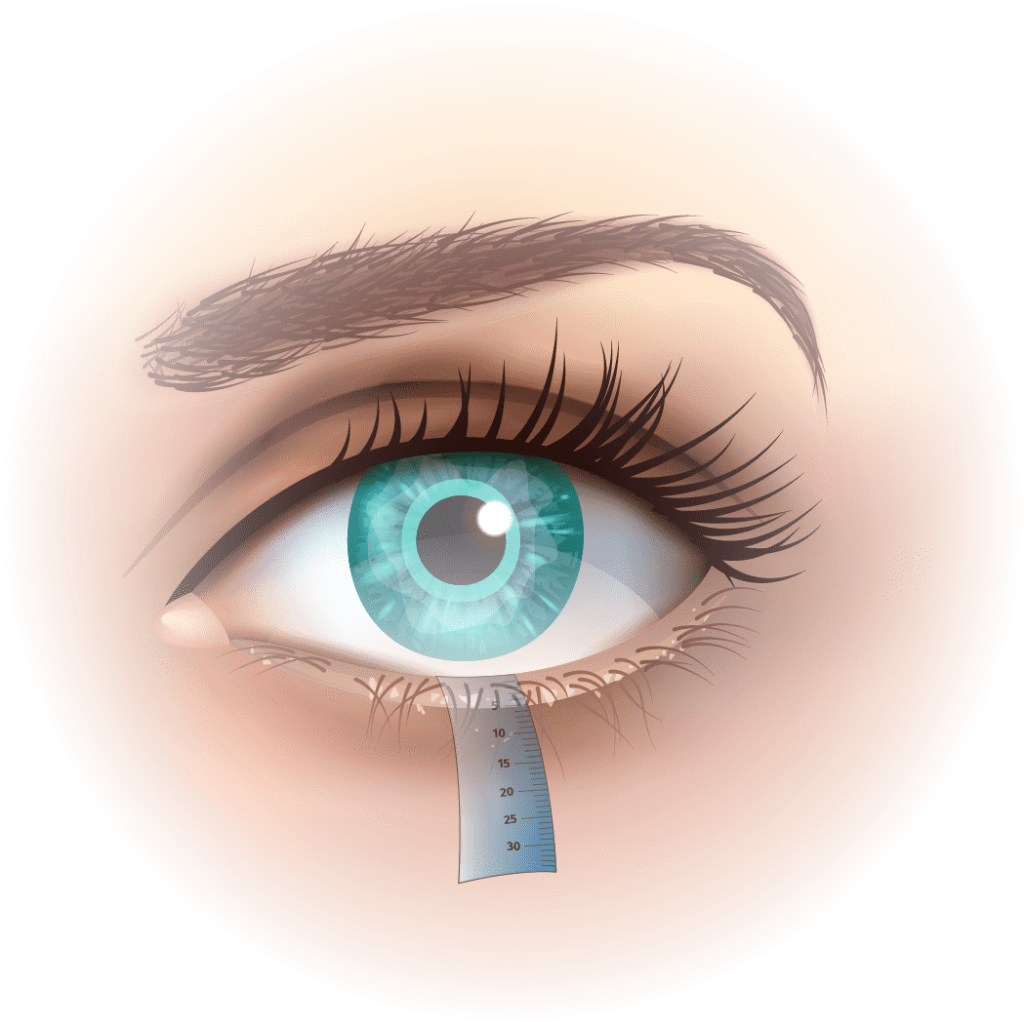
Test de Schirmer
Evalue la quantité de larmes dans l’œil avec une bandelette de papier buvard placée dans le cul-de-sac de la paupière inférieure. Il s’agit d’une méthode invasive, sans anesthésie locale. Le papier buvard va s’imbiber progressivement de larmes.
Si l’œil ne produit pas assez de larmes, la bandelette aura moins de 10 mm d’humidification après 5 min. Ce test permet une analyse quantitative et mesure essentiellement les sécheresses par déficience aqueuse comme dans le syndrome de Gougerot-Sjögren.

BUT (Break-Up Time)
Ce test évalue la qualité et la stabilité du film lacrymal sur la cornée. Après instillation d’une goutte de fluorescéine, le patient ne doit pas cligner des yeux afin de mesurer le temps écoulé avant la rupture du film lacrymal, visible avec la fluorescéine. Ce test est positif si la larme se rompt avant 10 secondes.
Ce test oriente plutôt vers une anomalie de la couche lipidique lors d’une évaporation excessive des larmes.
Le diagnostic par image
Stabilité lacrymale
Le temps de rupture d’un film lacrymal non invasif permet d’évaluer la stabilité des larmes sur la cornée. Après un clignement, cet examen évalue combien de temps la larme reste sur la cornée et à quel moment elle se rompt. Une larme stable doit avoir un NIBUT > à 10 secondes.
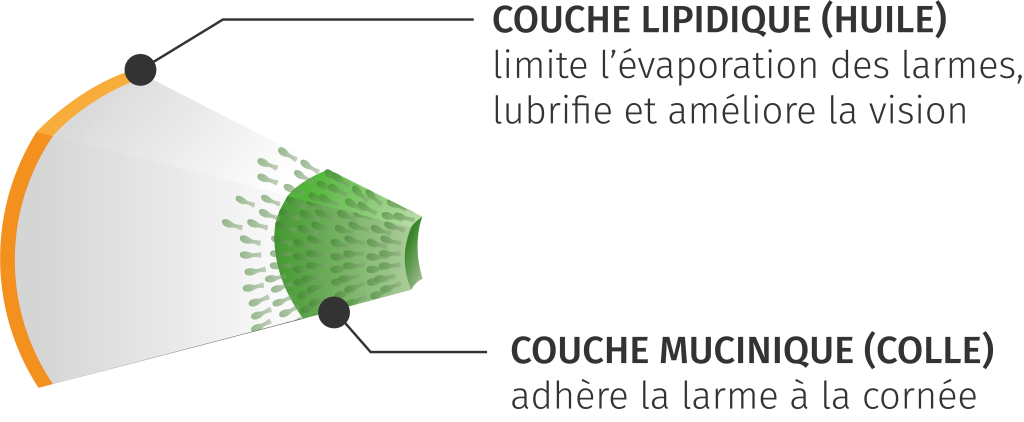
Couche lipidique
Examen visant à évaluer l’épaisseur de la couche lipidique. La couleur et la structure de la couche lipidique (des franges colorées ressemblant à une tache d’huile) permettent d’évaluer sa qualité et son épaisseur. Ce test est très utile pour diagnostiquer un dysfonctionnement des glandes de Meibomius.

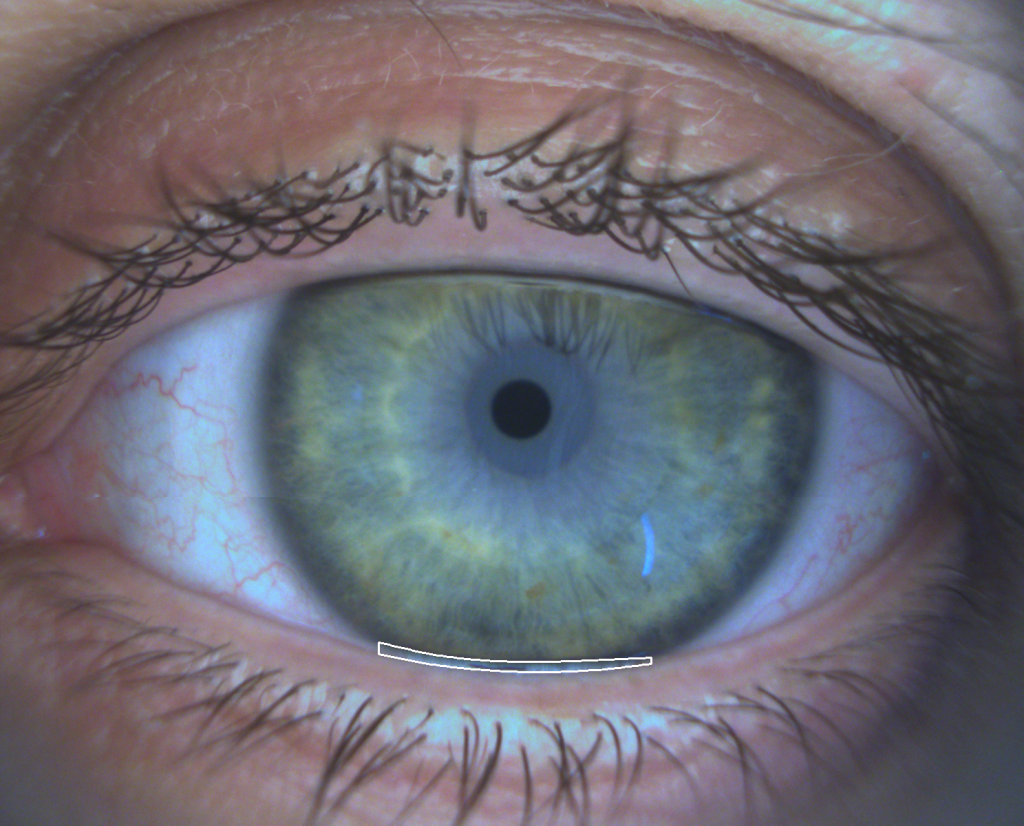
Mesure de la hauteur du ménisque lacrymal
En mesurant la hauteur du ménisque lacrymal (larme sur le bord de la paupière), cet examen évalue la quantité d’eau dans les larmes. L’absence de ménisque des larmes est une indication de sécheresse oculaire. La hauteur normale du ménisque des larmes est > à 0,21 mm.
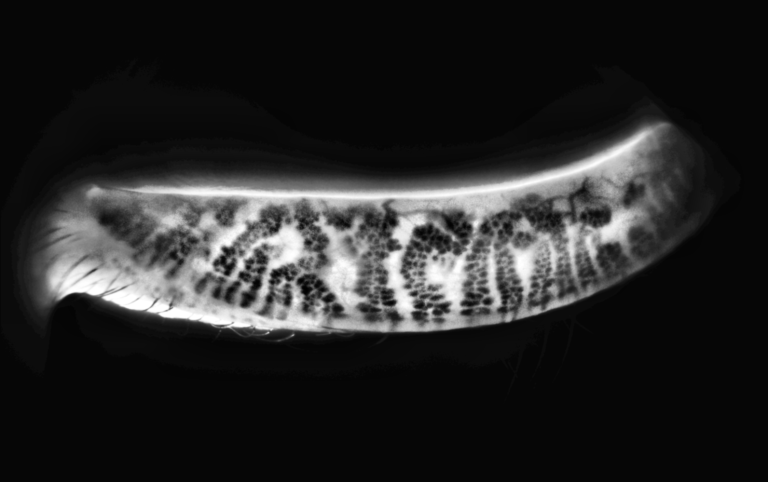
Meibographie
Examen permettant d’obtenir rapidement une image globale de la forme des glandes de Meibomius. La meibographie permet d’évaluer la perte, l’atrophie et l’obstruction des glandes de Meibomius.

Analyse du clignement
Examen permettant de quantifier le nombre de clignements et mettre en évidence les clignements incomplets. Ces clignements incomplets engendrent souvent un dysfonctionnement des glandes de Meibomius (DGM), et donc une sécheresse oculaire évaporative due à une faible couche lipidique (huile).

Stabilité lacrymale
Le temps de rupture d’un film lacrymal non invasif permet d’évaluer la stabilité des larmes sur la cornée. Après un clignement, cet examen évalue combien de temps la larme reste sur la cornée et à quel moment elle se rompt. Une larme stable doit avoir un NIBUT > à 10 secondes.

Couche lipidique
Examen visant à évaluer l’épaisseur de la couche lipidique. La couleur et la structure de la couche lipidique (des franges colorées ressemblant à une tache d’huile) permettent d’évaluer sa qualité et son épaisseur. Ce test est très utile pour diagnostiquer un dysfonctionnement des glandes de Meibomius.


Mesure de la hauteur du ménisque lacrymal
En mesurant la hauteur du ménisque lacrymal (larme sur le bord de la paupière), cet examen évalue la quantité d’eau dans les larmes. L’absence de ménisque des larmes est une indication de sécheresse oculaire. La hauteur normale du ménisque des larmes est > à 0,21 mm.

Meibographie
Examen permettant d’obtenir rapidement une image globale de la forme des glandes de Meibomius. La meibographie permet d’évaluer la perte, l’atrophie et l’obstruction des glandes de Meibomius.


Analyse du clignement
Examen permettant de quantifier le nombre de clignements et mettre en évidence les clignements incomplets. Ces clignements incomplets engendrent souvent un dysfonctionnement des glandes de Meibomius (DGM), et donc une sécheresse oculaire évaporative due à une faible couche lipidique (huile).

Vous avez un doute ? Faites le test et obtenez le résultat en quelques clics.

DEQ-5
Les spécialistes en parlent...
Parce que rien ne vaut la parole d’un professionnel, visionnez les témoignages de nos ophtalmologistes.

Qu’est-ce que la sécheresse oculaire et comment la traiter ?
De nouveaux traitements IPL (Lumière Intense Pulsée), indolores pour le patient, émergent permettant de compléter l’arsenal des outils de traitement de la sécheresse oculaire. Mais connaissez-vous cette pathologie ?
